.jpg)
Об авторе
Доктор МРТ, врач-кибернетик. Выпускница Российского национального исследовательского медицинского университета им. Н. И. Пирогова.. Стаж работы по специальности – 10 лет.
Содержание:
Выбор методов лучевой диагностики повреждений и нетравматических изменений локтевого сустава основывается на анамнестических, клинических данных и определяется уровнем тканевого поражения. Уровни поражения условно можно разделить на костное, хрящевое, связочное, сухожильное, мягкотканое (фасции, мышечные волокна и жировая клетчатка) и патология сосудисто-нервного пучка.
Вопреки устоявшимся убеждениям и стандартам МЭС, далеко не всегда обследование целесообразно начинать с рентгенографии.
На основе сформированного диффернциально-диагностического ряда клиницист выбирает необходимый набор методов лучевой диагностики. Формирование оптимального плана обследования позволяет вовремя поставить правильный диагноз, определить тактику лечения и снизить риск осложнений. Так же в современной медицине мы все больше уделяем внимания удовлетворенности пациента от проведенной диагностики, лечения и его последствий.
Костная анатомия – первый шаг к осознанию нормальной биомеханики и патологических изменений сустава. Костные выступы, борозды, бугры и вдавления дают начало связкам и сухожилиям, формируя энтезис – место перехода сухожилия/связки в кость. Форма суставных поверхностей обеспечивает направления движений.
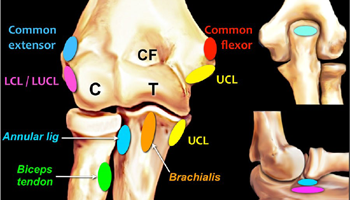
Mark Anderson, University of Virginia Health Sciences Center, 5.10.2013
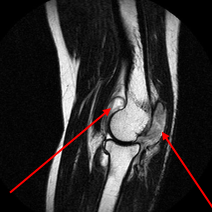
Common flexor tendon – сухожилие общего сгибателя
Присоединяется в области медиального надмыщелка
Common extensor tendon - сухожилие общего разгибателя
Берет свое начало от латерального надмыщелка плечевой кости
Biceps tendon – сухожилие бицепса
Зона дистальной инсерции – бугристость лучевой кости
Brachialis tendon – сухожилие плечевой мышцы
Энтезис в области венечного отростка
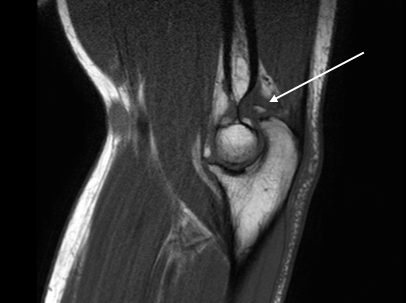
Lateral collateral ligament (LCL) – комплекс латеральной коллатеральной связки
Начинается непосредственно под энтезисом сухожилия общего разгибателя:
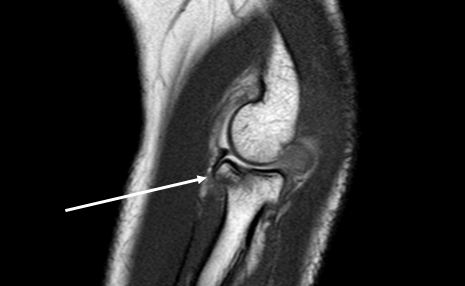
Ulnar collateral ligament (UCL) – локтевая коллатеральная связка
Начинается на внутренней поверхности медиального надмыщелка плечевой кости, распространяется вниз и крепится к бугорку по медиальной поверхности венечного отростка, имеет три пучка:

Локтевая коллатеральная связка. Mark Anderson, University of Virginia Health Sciences Center, 5.10.2013
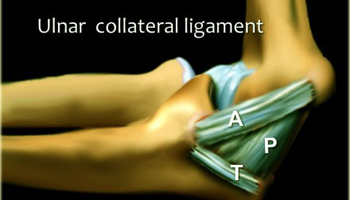
Mark Anderson, University of Virginia Health Sciences Center, 5.10.2013
МРТ, корональный срез, PD
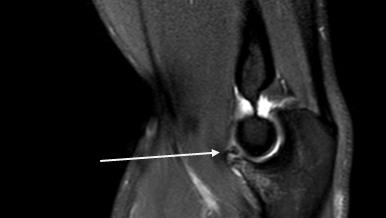
Lateral ulnar collateral ligament (LUCL) – латеральная локтевая коллатеральная связка
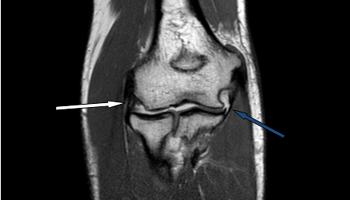
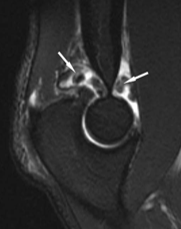
Radial collateral ligament (RCL) - лучевая коллатеральная связка (белая стрелка)
Ulnar collateral ligament (UCL) – локтевая коллатеральная связка, передний пучок (синяя)
МРТ, аксиальный срез, PD с подавлением сигнала от жировой ткани
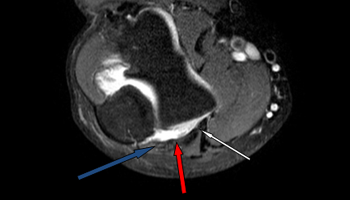
Ulnar collateral ligament (UCL) – локтевая коллатеральная связка, передний пучок (белая)
Ulnar collateral ligament (UCL) – локтевая коллатеральная связка, задний пучок (красная)
Локтевой нерв (синяя стрелка)
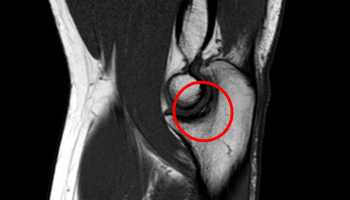
Псевдо-остеохондральное повреждение – нормальная борозда, проходящая посередине суставной поверхности олекранона, заполнена жиром
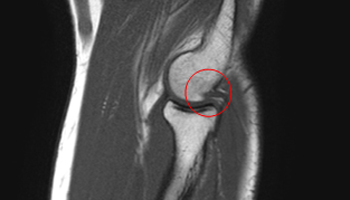
Псевдо-остеохондральное повреждение дистальной головки плечевой кости – нормальная структура кости, не покрывающейся хрящом
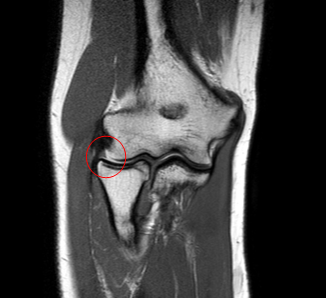
Синовиальная складка латеральных отделов сустава – иногда может выглядеть как полноценный мениск, при гипертрофии может приводить к симптоматике и повреждению хряща
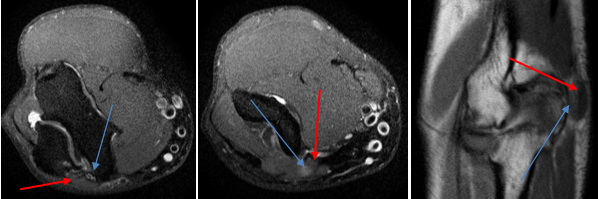
Anconeus epitrochlearis – добавочная мышца заднемедиальных отделов сустава (красная стрелка), может вызывать компрессию локтевого нерва (синяя стрелка) в кубитальном канале
В классификации повреждений связок в мировой травматологии существует единый подход градирования по трем степеням повреждения в зависимости от объема:
Так же в отдельную группу можно выделить авульсионные разрывы – отрыв связки вместе с костным фрагментом энтезиса.
Термины “лигаментит” и “дегенеративные изменения” связки в мировой медицине не существуют.
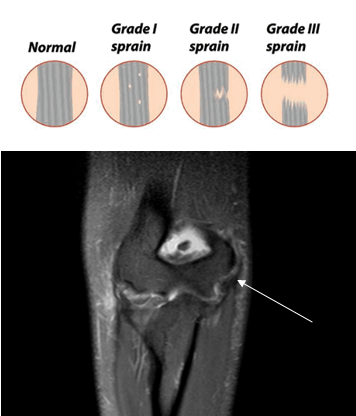
Частичный разрыв локтевой коллатеральной связки (UCL)
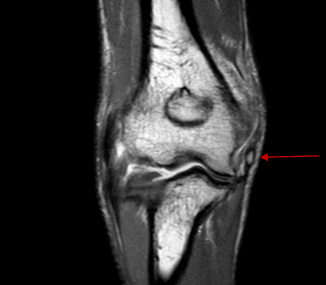
Полный хронический авульсионный разрыв локтевой коллатеральной связки (UCL), фрагментированный участок медиального надмыщелка плечевой кости – красная стрелка
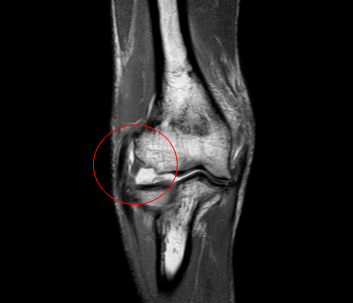
Полный разрыв латеральной коллатеральной связки (LCL) в проксимальных отделах вместе с частичным разрывом сухожилия общего разгибателя (чаще всего происходит совместное повреждение)
Повреждения мышечных и сухожильных волокон рассматриваются друг от друга отдельно, так как подход к лечению и клинический исход у повреждений значительно отличаются.
Повреждения сухожилий протекают гораздо тяжелее мышечных повреждений, так как имеют меньший потенциал самостоятельного восстановления за счет особенностей тканевого метаболизма.
По степеням разрыва сухожилия можно градировать аналогично связочным повреждениям по проценту поврежденных волокон, однако, в отличие от связок, сухожилия подвержены дегенеративным изменениям, термины тендинит и тендиноз для этих изменений можно считать синонимами.
Тендинит проявляется диффузным отеком и утолщением сухожилия, на Т2 изображениях это дает гиперинтенсивный сигнал, при хронической дегенерации утолщения может не быть.
Самые частые тендиниты локтевого сустава это латеральный (сухожилие общего разгибателя) и медиальный эпикондилит (сухожилие общего сгибателя). Возникают они в результате постоянной стрессовой перегрузки сухожилий.
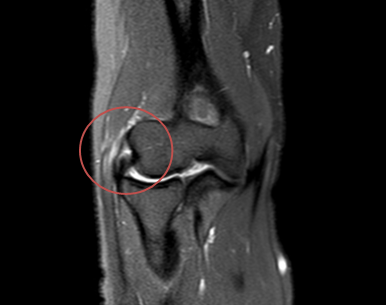
Латеральный эпикондилит - умеренный отек сухожилия общего разгибателя в области проксимального энтезиса, по внутренним отделам участок частичного разрыва – частое осложнение эпикондилита (“локоть теннисиста”)
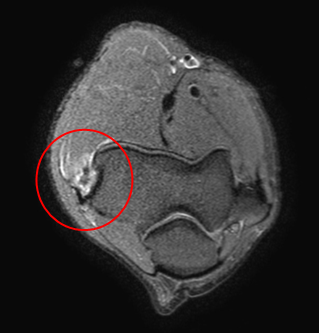
Латеральный эпикондилит - умеренный отек сухожилия общего разгибателя в области проксимального энтезиса
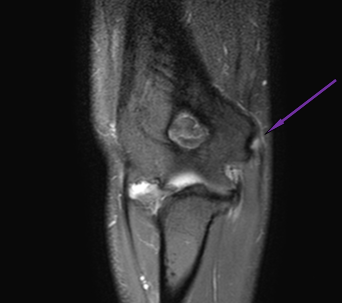
Медиальный эпикондилит встречается гораздо реже латерального, на снимке невыраженный отек сухожилия общего разгибателя – медиальный эпикондилит (“локоть гольфиста”)
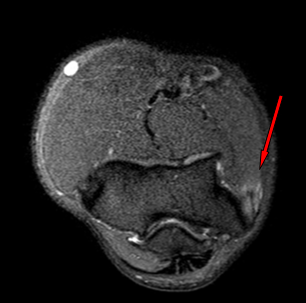
Умеренный отек сухожилия общего разгибателя – медиальный эпикондилит
У молодых пациентов с активно растущей костной тканью и открытыми зонами роста (эпифизарные пластинки роста) так же могут встречаться апофизиты – стресс-повреждение сухожилия в месте прикрепления к активно растущей кости. В тяжелых случаях может развиваться авульсионный разрыв.
Своевременная диагностика и лечения апофизита критически важны, так как в процесс вовлекается зона роста, повреждения которой могут привести в нарушению развития кости и изменению конфигурации сустава.
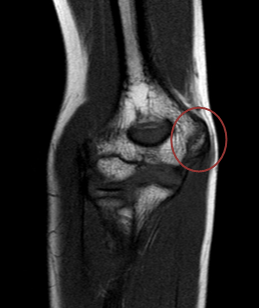
Воспаление на уровне пластинки роста медиального апофиза плечевой кости, невыраженный отек сухожилия
При оценке разрыва сухожилия важна степень ретракции и атрофии мышечных волокон для формирования тактики лечения. Так же важно наличие авульсионных компонентов и сопутствующие костные изменения.
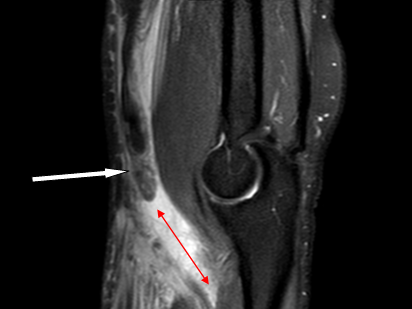
На PD взвешенных изображения (аналог Т2) с подавлением сигнала от жировой ткани полный разрыв дистального сухожилия бицепса (белая стрелка) со значительной ретракцией волокон (красная двусторонняя стрелка), в ложе сухожилия скопление свободной жидкости
Важно отметить, что даже при полном разрыве дистального сухожилия бицепса, ретракция может не происходить – сухожилие будет удерживаться апоневрозом бицепса - lacertus fibrosus.
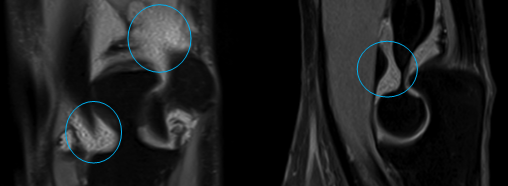
При остром разрыве мы будем находить локально большое количество жидкости и отек глубоких и поверхностных мягких тканей, при хронических разрывах эти изменения либо будут отсутствовать, либо будут представлены в незначительном количестве.
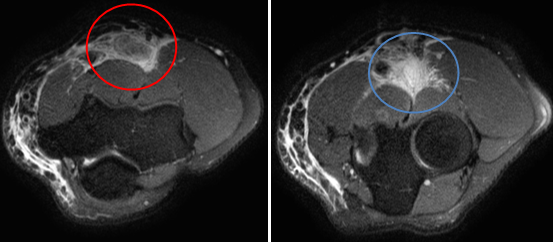
Тот же самый случай разрыва дистального сухожилия бицепса, PD взвешенные изображения с подавлением сигнала от жировой ткани, в проксимальных отделах разволокнение и значительный отек сухожилия (красный круг), дистально сухожилие не определяется (синий круг)
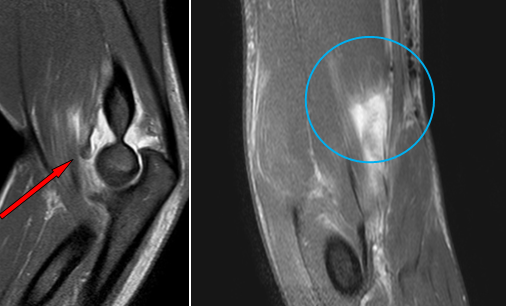
Частичный разрыв дистального сухожилия плечевой мышцы с умеренной ретракцией волокон
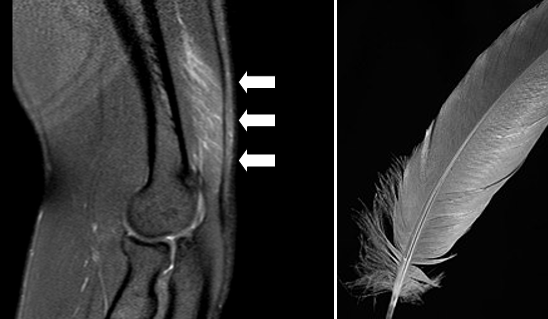
Повреждение трехглавой мышцы плеча 1 степени – “перьевидный” отек мышечно-сухожильного перехода
Повреждения хрящей локтевого сустава градируются по примеру артроскопической классификации повреждения хряща коленного сустава по Outerbridge:
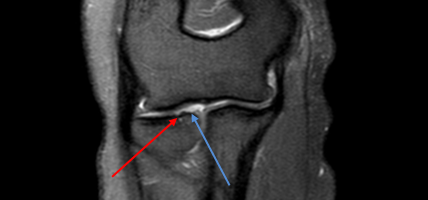
Единичные очаги хондромаляции суставного хряща лучевой кости: хондромаляция 3 степени (красная стрелка) – 90% истончения, хондромаляция 2 степени (синяя)- 70% истончения
За счет отсутствия значительной осевой нагрузки, как, например, в коленном суставе, изолированно хондромаляция в пределах локтевого сустава встречается довольно редко, так как хондромаляция является больше хроническим дегенеративным повреждением хряща.
В локтевом суставе хондромаляция чаще встречается в комплексе остеохондральных повреждений.
Остеохондральное повреждение – разрушение хряща и прилежащих отделов кости, приводит к этому либо травма, либо аваскулярный некроз, хотя зачастую эти события являются звеньями одного патогенеза. Приводить остеохондральное повреждение может к формированию свободного внутрисуставного тела и костно-хрящевого дефекта суставной поверхности:
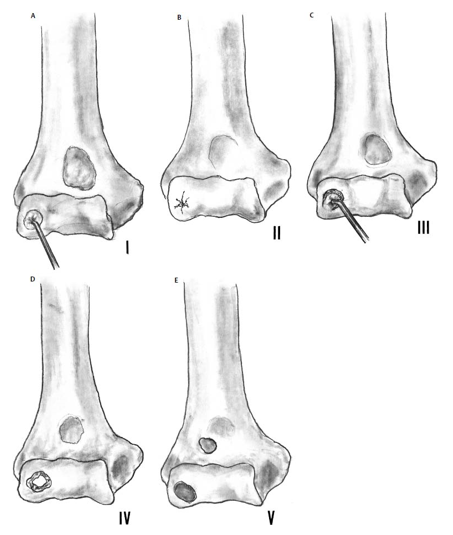
Baumgarten T, Andrews J, Satterwhite V. The arthroscopic classification and treatment of osteochondritis dissecans on the capitellum. Am J Sports Med 1998;26:520–523
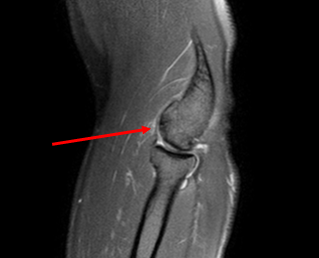
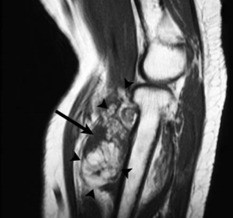
Остеохондральное повреждение дистальной головки плечевой кости 1 стадии, субхондрально только склероз кости без отека – повреждение хроническое
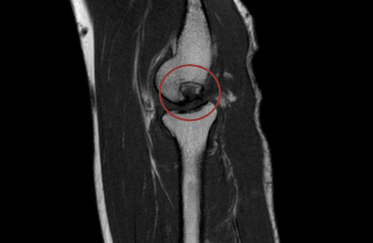
Остеохондральное повреждение дистальной головки плечевой кости 2 стадии, субхондрально очаг кистозной перестройки без отека – повреждение хроническое
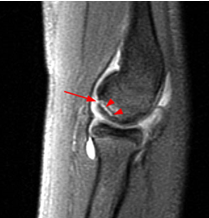
Osteochondral Injury of the Elbow, William N. Snearly, M.D., http://radsource.us, 2014 Остеохондральное повреждение дистальной головки плечевой кости 3 стадии – участок фрагментирован, но не смещен
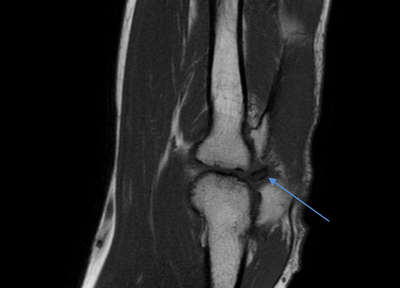
Свободный остеохондральный фрагмент (стрелка) в полости сустава на фоне остеохондрального повреждения дистальной головки плечевой кости 4 стадии
Костные повреждения, благодаря появлению МРТ, стали диагностироваться с гораздо большей чувствительностью и специфичностью. Стали выделяться ранее недиагностируемые костные уровни повреждения – рентгенонегативные.
Условно костные повреждения на основе МРТ можно разделить на группы:
Определение степени консолидации – традиционно рентгенологическая задача. Однако за счет высокого тканевого контраста МРТ позволяет оценивать уменьшение отека кости, формирование грануляционных изменений, линий демаркации, склероза и костные мозоли. Это позволяет предположить широкие перспективы применения МРТ в оценке восстановления костной ткани.
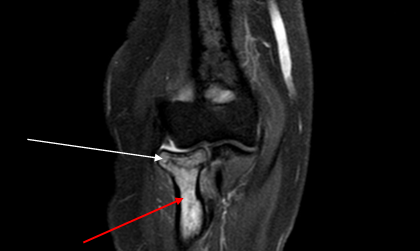
Выраженный трабекулярный отек проксимальных отделов лучевой кости (красная стрелка), на этом фоне линия перелома через трабекулярное вещество (белая), кость не деформирована – трабекулярный перелом
Внутрисуставной перелом переднего края головки лучевой кости с вентрокаудальным смещением фрагмента до 2мм
Краевой перелом венечного отростка – частое явление при дислокационных синдромах
Хронический краевой перелом олекранона – так же частый спутник при дислокациях
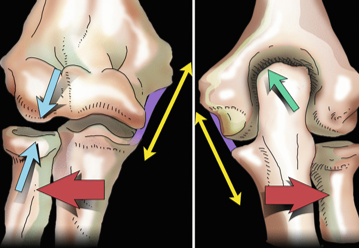
Условные векторы травмирующей нагрузки при вальгусной перегрузке
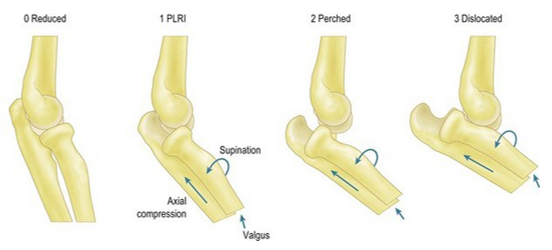
Olsen BS, Søjbjerg JO, Dalstra M, et al. Kinematics of the lateral ligamentous constraints of the elbow joint. J Shoulder Elbow Surg 1996; 5:333–341
Синовиальная оболочка представляет собой внутреннюю выстилку суставной полости, покрывает как внутренние стенки суставной полости, так и связки, расположенные в суставе. Не покрывает синовиальная оболочка только суставные хрящи. Так же синовий выстилает околосуставные сумки – синовиальные полости, располагающиеся в окружающих мягких тканях по периферии сустава, увидеть их можно только при патологическом процессе в их полости.
Синовит и внутрисуставной выпот – основными причинами их могут быть два разных патогенетических процесса:
В связи с этим главной задачей специалиста, при обнаружении выпота и синовита, стоит определение причины такой воспалительной реакции.
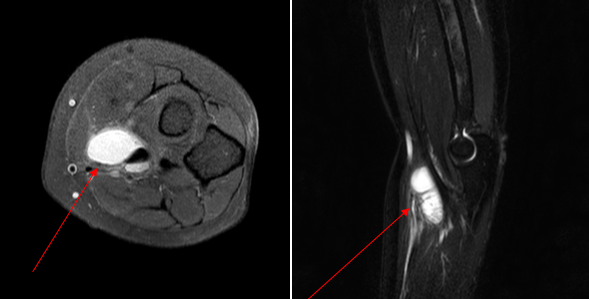
Бурсит биципиторадиальной околосуставной сумки
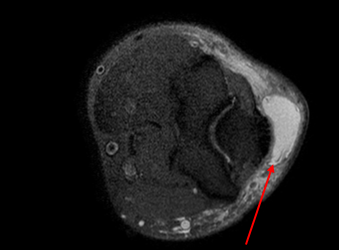
Олекранон бурсит
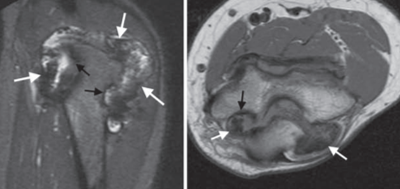
Гемофилическая артропатия. Черными стрелками отмечены костные эрозии, белыми – отложения гемосидерина и гиперпластическая пролиферация синовиальной оболочки
Srinath C. Sampath, MD, PhD, Srihari C. Sampath, MD, PhD,and Miriam A. Bredella, MD, Magnetic Resonance Imaging of the Elbow: A Structured Approach. Sports Health Jan-Feb 2013
Древовидная липома в биципиторадиальной околосуставной сумке
Anthony J. Doyle, Mary V. Miller, Gary J. French, Radiology Department, Middlemore Hospital, New Zealand, 2002
Ревматоидный артрит: поражение локтевого сустава – значительное утолщение синовиальной оболочки и внутрисуставной выпот
Dr Dalia Ibrahim, Cairo, Egypt, radiopaedia.org 2014
Синовиальный остеохондроматоз (множественные овоидные внутрисуставные тела)
The Elbow: Radiographic Imaging Pearls and Pitfalls David E. Grayson, MD, Major, USAF, MC, 2005
Множественные хондромные тела овоидной формы в полости сустава – “рисовые тельца”, причиной образования таких фрагментов может быть как ревматологический процесс, так и хроническое воспаление травматического характера
Intra-articular rice bodies: Imaging for persistent joint pain Dr FE Suleman MBChB(Natal), FCRad(D)(SA), MMedRad(D)(Medunsa) Department of Radiology, University of Pretoria Dr MD Velleman MBChB(UP), FCRad(D)(SA), MMedRad(D)(UP) Little Company of Mary Medical Centre, Pretoria, SA ORTHOPAEDIC JOURNAL Summer 2011
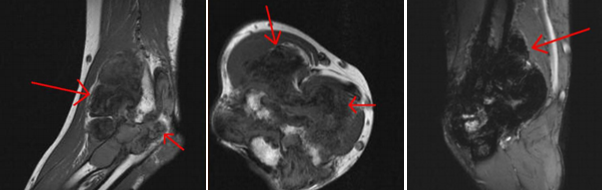
Диффузный пигментный виллонодулярный синовит локтевого сустава: множественные гиперпластические узлы по синовиальной оболочки с гипоинтенсивным сигналом
MRI features of pigmented villonodular synovitis: A pictorial essay, M. Pimentel-Martins, C. Santiago, I. Beirão; Viseu, Portugal, ECR 2010
Опухолевый рост в пределах локтевого сустава может быть представлен любой тканевой группой, которые располагаются на этом уровне: опухоли синовиальной оболочки, костные опухоли, образования оболочек нервных волокон, любые объемные разрастания мягкой соединительной ткани и мышц, кожи. Так же не так редко метастатическое поражение локтевой области, преимущественно костной ткани.
Самое важное в МР-диагностике опухолей – определить факт инвазивного роста опухоли, прорастание и деструкцию ей прилежащих тканей. Однако, по МРТ, используя типичные признаки, так же можно предположить гистологический тип опухоли. Любое МР-предположение должно верифицироваться гистологическим исследованием биоптата опухоли.
В противопоставление инвазивным опухолям по типу локального роста выделяются экспансивные – они занимают пространство, могут компремировать и смещать окружающие ткани, но инвазии нет.
Сокращенная классификация ВОЗ опухолей мягких тканей (источник: Vilanova JC, Woertler K, Narvaez JA, et al. Soft-tissue tumors update: MR imaging features according to the WHO classification. Eur Radiol 2007;17:125–138., перевод с англ. Федотов И.А.):

Опухоли жировой ткани
Фибробластические/миофибробластические
Так называемые фиброгистиоцитозные
Опухоли гладкоклеточной мускулатуры
Перицитарные опухоли (периваскулярные):
Опухоли из скелетных мышц
Сосудистые
Костно-хрящевые
Неопределенной дифференциации

Схематическое изображение типичной локализации и морфологических характеристик костных опухолей
Bone tumor - Systematic approach and Differential diagnosis, Henk Jan van der Woude and Robin Smithuis, Radiology department of the Onze Lieve Vrouwe Gasthuis, Amsterdam and the Rijnland hospital, Leiderdorp, the Netherlands, www.radiologyassistant.nl 2010
Аббревиатуры
ABC - аневризмальная костная киста, CMF - хондромиксоидная фиброма, EG - эозинофильная гранулема, GCT - гигантоклеточная опухоль, FD - фиброзная диспалзия, HPT - гиперпаратироидизм с опухолью Брауна, NOF - неоссифицирующая фиброма, SBC - простая костная киста
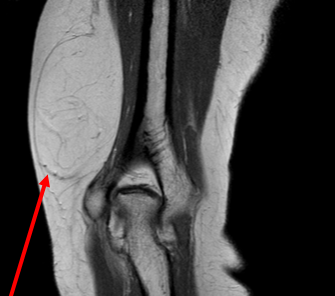
Липома внутренней поверхности нижней трети плеча, экспансивный рост: оттесняет мышечные пучки, инвазии окружающих тканей нет. Так же структура образования гомогенна и представлена только жировой тканью
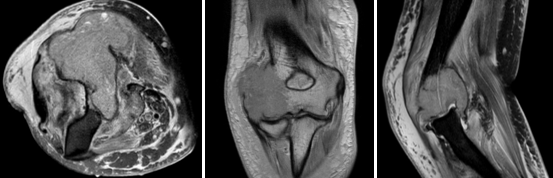
Метастаз мелкоклеточного рака легкого в дистальные отделы плечевой кости: инвазивный рост с деструкцией кости, инвазия окружающих мягких тканей и капсулы сустава, реактивный отек прилежащих мягких тканей
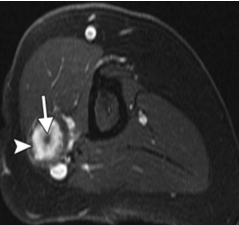
Шваннома лучевого нерва нижней трети плеча, признак “мишени” по МРТ
Soft-Tissue Tumors and Tumorlike Lesions: A Systematic Imaging Approach, Jim S. Wu, MD Mary G. Hochman, MD Radiology: Volume 253: Number 2—November 2009
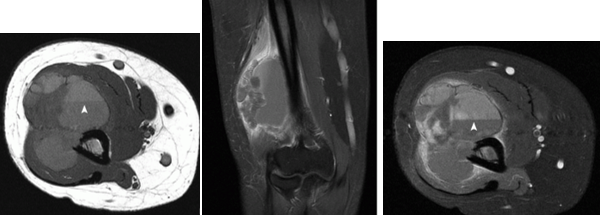
Аневризмальная костная киста дистальных отделов плечевой кости, экспансивно распространяется по латеральным отделам, в кистозных полостях уровни жидкости (стрелки)
Очень важно разграничить термины “гемангиома” и “сосудистая мальформация”, так как специалисты, напрямую не связанные с лечением таких патологий, часто путают термины, что приводит к неправильной тактике обследования и лечения пациентов, расходует время и финансы.
В 1846 году немецкий ученый Робин Вирхов предложил термин “гемангиома” для описания гиперваскулярных образований на коже, основываясь на их макроскопическом строении, описывая таким образом сосудистые мальформации, сосудистые опухоли и гиперплазии. Разобрав этимологию термина гемангиома, можно понять, что научный подход времен начала познания аномалий развития сосудистой системы относил сосудистые мальформации к опухолям. Такой подход предполагал лечение гемангиом как опухолевых образований.
С развитием методов морфологической и клинической диагностики, классификация Вирхова претерпевала постоянные изменения. Принципиально подход к интерпретации сосудистых мальформаций был изменен в 1982 году, когда Малликен и Гловацки предложили классификацию, разделяющую понятия сосудистая мальформация и гемангиома. Сосудистая мальформация не предполагает опухолевого или первично гиперпластического тканевого роста, лишь аномальные сосудистые сети с различными вариантами комбинации сосудов. Гемангиома же предполагает наличие опухоли или гиперплазии, первично развившейся из ткани сосуда. (Mulliken JB, Glowacki J: Hemangiomas and vascular malformations in infants and children: A classification based on endothelial characteristics. Plast Reconstr Surg 69:412-422, 1982 2.; Mulliken JB, Glowacki J: Classification of pediatric vascular lesions. Plast Reconstr Surg 70:120-121, 1982).
В 1996 году на римском симпозиуме Международного общества по изучению сосудистых аномалий мировое научное сообщество официально заменило термин “гемангиома” на “сосудистая мальформация”, приняв новую классификацию.
В настоящее время общественно принята классификация ISSVA:
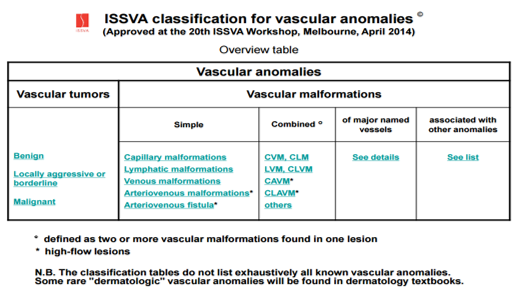
ISSVA classification for vascular anomalies (Approved at the 20th ISSVA Workshop, Melbourne, April 2014) http://www.issva.org/.
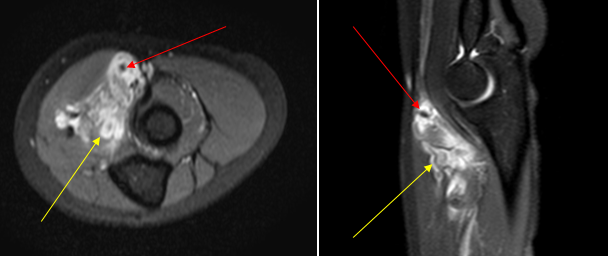
Венозная мальформация мягких тканей локтевой ямки: патологическая сеть венозных сосудов (желтая стрелка), в просвете патологических сосудов флеболиты (красная стрелка), характерный признак венозной мальформации
Рентгенографическое изображение является проекционным, и в связи с этим на снимке мы получаем суммарную картину всех тканей на пути рентгеновского луча.
Такие условия получения изображений дают самый главный минус рентгенограмм – ложные тени. Из-за суммации изображения тени образуются благодаря нормальным костным бороздам, неровностям поверхности кости, уплотнениям и оссификациям мягких тканей, а интенсивность и плотность этих теней зависит от угла попадания рентгеновского луча на неровность.
Таким образом, ложные тени затрудняют постановку правильного диагноза, имитируя, либо скрывая патологические изменения. Именно поэтому не стоит пренебрегать остальными методами диагностики, даже если рентгенологическая картина “ясна”. Так же не рекомендуется клиническим врачам-травматологам пренебрегать мнением рентгенологов и опираться только лишь на свой опыт интерпретации рентгенограмм, так как нередко это приводит к неправильной постановке диагноза и необоснованным оперативным вмешательствам.
Костно-травматические изменения на рентгенограмме определяются как линейное просветление, перерыв кортикальной пластинки, дополнительными признаками могут быть изменение конфигурации кости, деформация кортикальной пластинки, неровность контуров, наслоение дополнительных теней. Стоит напомнить – просветление на негативе рентгенограммы темное, а затенение – светлое.
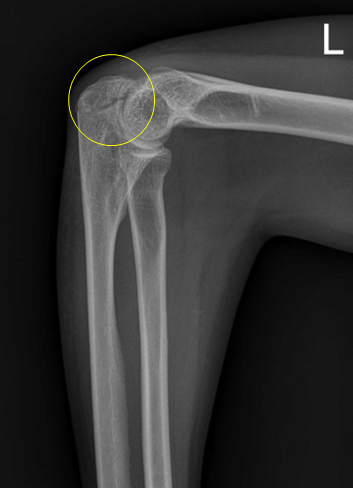
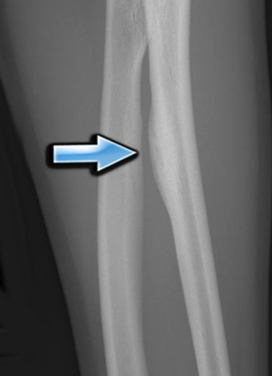
Перелом локтевого отростка без смещения
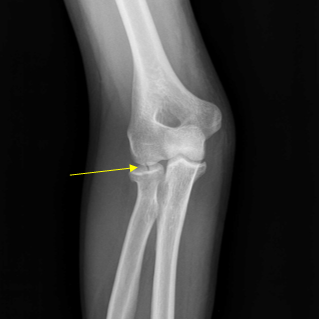
Внутрисуставной перелом головки лучевой кости без смещения
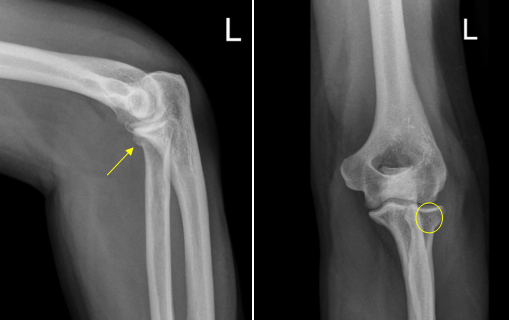
Импрессионный перелом головки лучевой кости. На боковой рентгенограмме проявляется деформацией кортикальной пластинки (стрелка), на прямой рентгенограмме линейный участок просветления (круг)
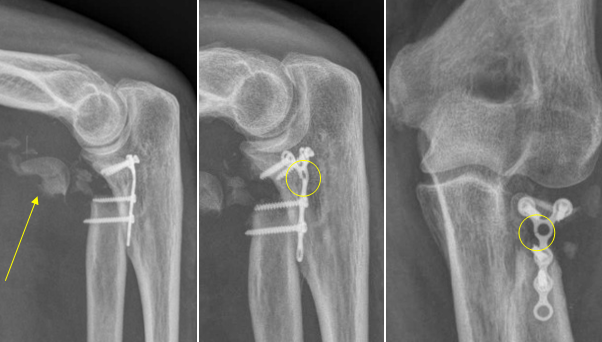
Несостоятельность системы остеосинтеза на фоне дефекта металлической пластины (круг) со смещением оскольчатых фрагментов головки лучевой кости (стрелка)
Рентгенография – первичный метод диагностики опухолевых поражений костной ткани. Поэтому на первом этапе важно оценить факт инвазивного роста, состоявшуюся деструкцию костей, либо опровергнуть это и найти достоверные признаки доброкачественности процесса.
Основой такой оценки будет несколько важных положений:


Periosteal Reaction, Rich S. Rana, Jim S. Wu, Ronald L. Eisenberg, AJR:193, October 2009
Солидное утолщение – доброкачественная периостальная реакция на фоне остеомы
Bone tumor - Systematic approach and Differential diagnosis, Henk Jan van der Woude and Robin Smithuis, Radiology department of the Onze Lieve Vrouwe Gasthuis, Amsterdam and the Rijnland hospital, Leiderdorp, the Netherland, 2010
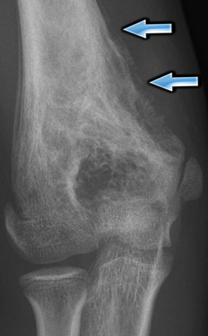
Слоистая (по типу “луковой кожуры”) периостальная реакция с прерывистостью контура – агрессивная реакция на фоне саркомы Юинга
Bone tumor - Systematic approach and Differential diagnosis, Henk Jan van der Woude and Robin Smithuis, Radiology department of the Onze Lieve Vrouwe Gasthuis, Amsterdam and the Rijnland hospital, Leiderdorp, the Netherland, 2010
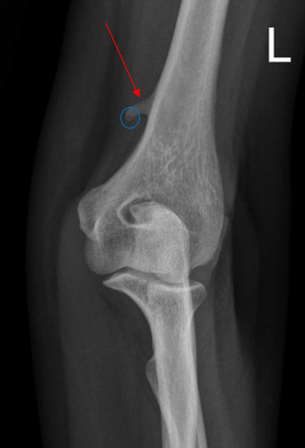
Остеохондрома плечевой кости: представляет собой экзостоз (красная стрелка) с хрящевой “шапкой” (синий круг)
МСКТ является методом выбора при поражении или подозрении на поражение костной системы: оскольчатые и комплексные переломы (для оценки степени смещения, морфологии и при планировании дальнейшего остеосинтеза), спорные признаки переломов по результатам рентгенографии, степень костной деструкции при опухолевом поражении и воспалении.
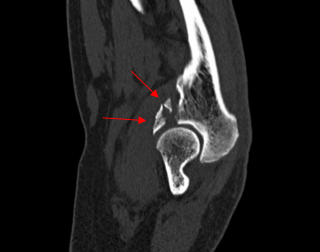
Многооскольчатый перелом венечного отростка плечевой кости со смещением отломков
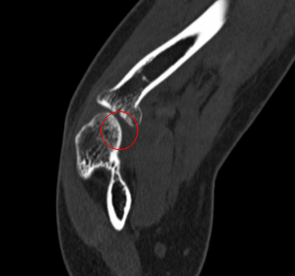
Внутрисуставной перелом головки лучевой кости
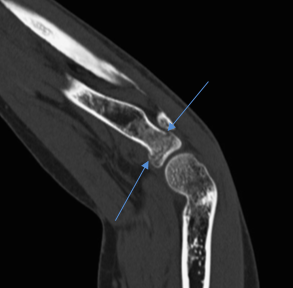
Импрессионный перелом головки лучевой кости с невыраженной импрессией
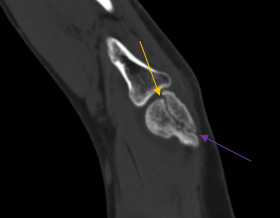
Хронический перелом дистальной головки плечевой кости (остеосклероз по линии перелома – признак хронического повреждения)
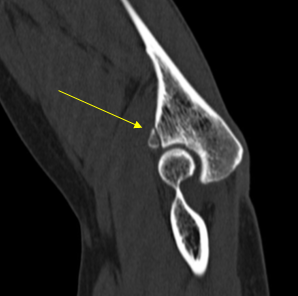
Перелом венечного отростка без смещения
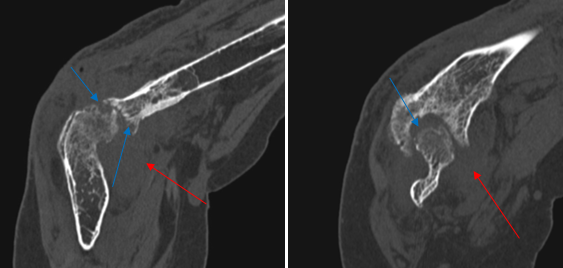
Хронический артрит: множественные костные эрозии и деформации суставных поверхностей (синие стрелки), значительное утолщение синовиальной оболочки (красные стрелки)